La respuesta a esta pregunta es si,si,si. La fibrosis hepática es uno de los estadios evolutivos de la enfermedad hepática y que si no es tratada a tiempo puede progresar hacia la cirrosis. En este articulo quiero explicarte un poco que es la fibrosis hepática y lo que tienes que hacer para revertir esta condición.
¿Qué es la fibrosis hepática?
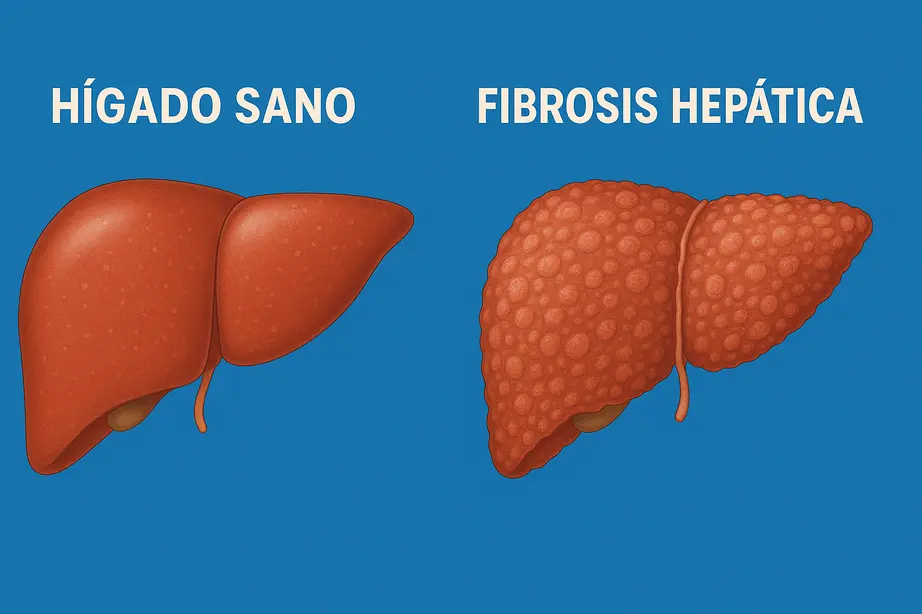
La fibrosis hepática es una condición en la que el hígado empieza a cicatrizar debido a una inflamación crónica prolongada. Estas cicatrices se forman como un mecanismo de defensa frente a un daño persistente, y con el tiempo, pueden alterar la estructura del hígado y afectar su funcionamiento. Es un proceso progresivo, silencioso y muchas veces reversible si se detecta a tiempo.
Nuestro hígado tiene una capacidad impresionante de regeneración. Sin embargo, cuando la agresión es continua —ya sea por virus, alcohol, grasa acumulada o medicamentos— el tejido sano comienza a ser reemplazado por tejido fibroso. Esta sustitución compromete la función hepática y puede desembocar en cirrosis, la etapa más avanzada y preocupante de la enfermedad hepática crónica.
Muchas personas no presentan síntomas hasta que la enfermedad está en una fase avanzada. Por eso, entender qué es la fibrosis y cómo evoluciona resulta crucial para saber cuándo debemos empezar a preocuparnos y actuar.
¿Por qué se produce y quiénes están en riesgo?
Las causas de fibrosis hepática son múltiples, pero tienen en común un factor: daño sostenido al hígado. Entre los factores de riesgo más frecuentes encontramos:
- Esteatosis hepática asociada a disfunción metabólica. cada vez más común por el estilo de vida moderno, dieta rica en grasas y azúcares, y sedentarismo.
- Consumo crónico de alcohol: puede llevar a hepatitis alcohólica y progresar a fibrosis.
- Hepatitis virales crónicas (B y C): una de las principales causas de fibrosis a nivel mundial.
- Trastornos metabólicos: como diabetes tipo 2, obesidad y dislipidemias.
- Uso prolongado de ciertos medicamentos o exposición a toxinas.
Hay personas que, aun sin síntomas, ya están desarrollando fibrosis debido a estos factores. Es más, en mi experiencia clínica he atendido a muchos pacientes que llegaron con análisis alterados, especialmente transaminasas elevadas por meses o incluso años, sin síntomas claros, y que, tras estudios más específicos, descubrimos que estaban en fases F2 o F3 de fibrosis hepática.
Lo preocupante es que el proceso es muchas veces silencioso. Por eso es tan importante identificar a los grupos en riesgo, realizar estudios de forma preventiva y actuar antes de que el daño sea irreversible.
Estadios de la fibrosis hepática, que significa F0, F1, F2, F3, F4?
La fibrosis se clasifica en 5 estadios, del F0 al F4, dependiendo de la extensión y profundidad del daño:
- F0: Sin fibrosis.
- F1: Fibrosis portal mínima, sin septos.
- F2: Fibrosis moderada. Fibrosis portal con algunos septos.
- F3: Fibrosis avanzada. Gran parte del hígado está comprometida estructuralmente por septos.
- F4: Cirrosis.
Estos estadios son fundamentales para determinar el pronóstico del paciente. F0 y F1 suelen ser reversibles con cambios de estilo de vida y control médico adecuado. F2 y F3 indican progresión preocupante, y F4 requiere un abordaje multidisciplinario para evitar complicaciones mayores como hipertensión portal o carcinoma hepatocelular.
En consulta, he visto cómo pacientes que durante años tenían solo «transaminasas elevadas» evolucionaban silenciosamente hasta un F3, sin que nadie les advirtiera del riesgo real. Por eso, conocer estos estadios y pedir pruebas específicas —como elastografía o biopsia hepática— puede marcar la diferencia entre una intervención temprana y una complicación evitable.
¿Cuándo preocuparse por la fibrosis hepática?
La gran pregunta. ¿En qué momento hay que tomar acción, más allá del seguimiento médico rutinario? Aquí hay varias señales de alerta:
- Cuando hay diagnóstico confirmado de F2 o superior.
- Si las transaminasas permanecen elevadas durante más de 6 meses.
- Presencia de signos clínicos como fatiga constante, ictericia, picazón o dolor en hipocondrio derecho.
- Si se tiene un diagnóstico de hígado graso y factores de riesgo como diabetes, obesidad o dislipidemia.
- Ante un resultado de elastografía (Fibroscan) con valores altos de rigidez hepática.
Preocuparse no significa angustiarse, sino ocuparse. Es en este punto cuando el paciente debe recibir orientación profesional, cambios en el estilo de vida, y una evaluación periódica para evitar la progresión.
Signos y síntomas que deben alertarte
La fibrosis hepática es insidiosa. No da la cara de forma clara hasta fases avanzadas. Sin embargo, algunos síntomas pueden dar pistas:
- Cansancio persistente sin causa aparente
- Molestias abdominales del lado derecho
- Hinchazón en piernas o abdomen
- Pérdida de apetito o peso
- Náuseas frecuentes
- Ictericia (coloración amarilla de piel y ojos)
- Orina oscura y heces claras
En fases iniciales, puede no haber síntomas. En consulta, he tenido múltiples casos donde el único dato de alarma eran transaminasas persistentemente elevadas durante años. En estos casos, es imperativo no banalizar los resultados y considerar estudios más profundos.
El papel de las transaminasas elevadas en el diagnóstico
Las transaminasas (ALT y AST) son enzimas hepáticas que se elevan cuando hay daño celular en el hígado. Aunque no son específicas para fibrosis, son una señal de alarma que indica que algo no va bien.
Muchos médicos tienden a restarle importancia si la elevación es leve o moderada, pero lo importante no es cuánto se elevan, sino por cuánto tiempo se mantienen elevadas.
Mi experiencia me ha enseñado que transaminasas elevadas por más de 6 meses, incluso si son solo 1.5 veces el valor normal, deben investigarse a fondo. A menudo, estos pacientes presentan grados F1 o F2 sin síntomas clínicos. Es ahí donde un abordaje proactivo marca la diferencia entre revertir la fibrosis o dejar que progrese hacia cirrosis.
Experiencia clínica: cómo evoluciona un paciente hacia la fibrosis hepática
Desde hace más de 10 años me he dedicado a la atención de pacientes con enfermedades hepáticas, especialmente aquellos con transaminasas elevadas durante periodos prolongados.
He visto cómo pacientes aparentemente sanos, con un estilo de vida sedentario y algo de sobrepeso, pasaban de un diagnóstico de hígado graso a fibrosis F2 o incluso F3 sin que nadie les informara del riesgo. En muchos casos, el detonante era una revisión rutinaria de laboratorio donde encontrábamos las enzimas hepáticas alteradas. Lo que empezaba como una “alerta leve” acababa siendo un cambio de vida.
Lo más importante que he aprendido es que la evolución a fibrosis es evitable si se detecta a tiempo y se actúa. Pero también es silenciosa, insidiosa y, por desgracia, muchas veces ignorada por desconocimiento.
Pruebas diagnósticas clave: elastografía, biopsia y análisis de sangre
El diagnóstico preciso de la fibrosis hepática requiere más que solo análisis de sangre:
- Elastografía hepática (Fibroscan): mide la rigidez del hígado, dando una idea clara del grado de fibrosis sin necesidad de biopsia.
- Biopsia hepática: es el estándar de oro para determinar el grado exacto de fibrosis, aunque no se usa en todos los casos por ser invasiva.
- Índices no invasivos: como el APRI, FIB-4 o NFS, que combinan datos de laboratorio para estimar el grado de fibrosis.
- Ecografías y resonancias: útiles para evaluar el tamaño, estructura y signos de complicaciones como hipertensión portal.
Un buen abordaje combina varias pruebas, y la interpretación debe hacerse en conjunto con la historia clínica del paciente.
Tratamientos actuales y estrategias para frenar la progresión
La fibrosis hepática, sobre todo en fases tempranas, sí se puede frenar e incluso revertir. El tratamiento depende de la causa:
- Hígado graso: pérdida de peso, ejercicio, dieta mediterránea, control de glucosa y lípidos.
- Alcohol: abstinencia total y soporte psicológico o médico si es necesario.
- Hepatitis virales: antivirales específicos para hepatitis B o C, que pueden detener el daño.
- Medicamentos y toxinas: suspender o sustituir bajo supervisión médica.
También existen tratamientos en investigación dirigidos a atacar directamente los procesos de fibrosis, aunque aún no están ampliamente disponibles.
Desde mi experiencia, los casos que logran frenar la progresión son los que se detectan en F1 o F2 y siguen un control médico riguroso. El estilo de vida es, sin duda, la piedra angular del tratamiento.
Cómo vivir con fibrosis hepática: seguimiento y prevención
Tener fibrosis no es sinónimo de enfermedad terminal. Muchísimos pacientes pueden llevar una vida larga y saludable si se controlan bien. Aquí algunas claves para lograrlo:
- Realizar controles periódicos con hepatólogo.
- Mantener peso saludable y una dieta equilibrada.
- Evitar el alcohol y sustancias hepatotóxicas.
- Controlar enfermedades asociadas como diabetes o hipertensión.
- Mantenerse activo físicamente.
- Seguir tratamientos prescritos sin interrupciones.
La educación es fundamental. Un paciente que entiende su enfermedad y se empodera puede lograr resultados que incluso sorprenden a los médicos. He visto regresiones de F2 a F1 en cuestión de meses gracias a cambios intensivos en el estilo de vida.

